“La escasez en los hospitales dispara la mortalidad infantil en Venezuela”

Emileidy Ojeda, de 26, amamanta a su hijo de cuatro meses, David, en su casa en San Francisco de Yare, Venezuela. PHOTO: CARLOS GARCIA RAWLINS/REUTERS
CUMANÁ, Venezuela—Hace unos meses, personal médico del Hospital Universitario de esta ciudad del este de Venezuela ayudó a dar a luz a dos bebés prematuros que necesitaban incubación. No obstante, debido a la escasez que castiga al país, el hospital tenía sólo una incubadora en funcionamiento. El equipo médico tuvo que tomar una agonizante decisión: pusieron al más fuerte de los dos bebés en la incubadora; el otro falleció pocos días después, publica The Wall Street Journal.
Escenas como esas ocurren a diario en este país en crisis. En los primeros cinco meses del año —el más reciente lapso del que hay cifras oficiales disponibles—, 4.074 bebés murieron en Venezuela antes de cumplir un año, 18,5% más que en el mismo período del año pasado y 50% más que en igual lapso de 2012.
La mortalidad infantil aumenta rápidamente en Venezuela, mientras cae en casi cualquier otra parte del mundo, una de las señales más alarmantes de la descomposición de las estructuras sociales y estatales de Venezuela. “Creo que representa un problema social muy grave, donde las funciones básicas de gobierno se están descomponiendo”, dice Janet Currie, economista y experta en mortalidad infantil de la Universidad de Princeton.
La tasa total de mortalidad infantil de Venezuela, definida como muertes en el primer año de vida, es actualmente de 18,6 por cada 1.000 nacidos vivos, de acuerdo con las más recientes estadísticas del gobierno. La cifra está muy por encima del extremo superior del rango que Unicef estima para Siria, un país en guerra, de 15,4.

La tasa de muertes infantiles en Venezuela sigue siendo significativamente menor que en los países más pobres del mundo, como Sudán del Sur y Congo, pero aumenta rápidamente mientras que en esos países ha estado cayendo.
Venezuela fue en un momento considerada un modelo de atención de salud en América Latina. Sin embargo, la escasez de moneda fuerte, provocada por los bajos precios del petróleo y años de mala gestión económica, ha provocado la falta de casi todo.
Las estadísticas sobre la mortalidad infantil en Venezuela son difíciles de conseguir debido a que el gobierno ya no las reporta periódicamente. Los médicos de los hospitales estatales, donde nacen la mayoría de los bebés, a menudo son sancionados o amenazados con la pérdida del empleo por hacer públicos los datos. La grave situación del sistema de salud —otrora uno de los pilares de la llamada revolución popular— se ha vuelto un secreto de Estado, con guardias armados que vigilan los establecimientos de salud y expulsan a los periodistas que logran entrar.
En septiembre, los venezolanos se indignaron ante fotos de recién nacidos en cajas de cartón en la maternidad del hospital estatal Domingo Guzmán Lander, en el estado Anzoátegui. El gobernador del pobre estado costero dijo que las cajas eran sustitutas de las incubadoras, añadiendo que los voluntarios podían decorarlas.
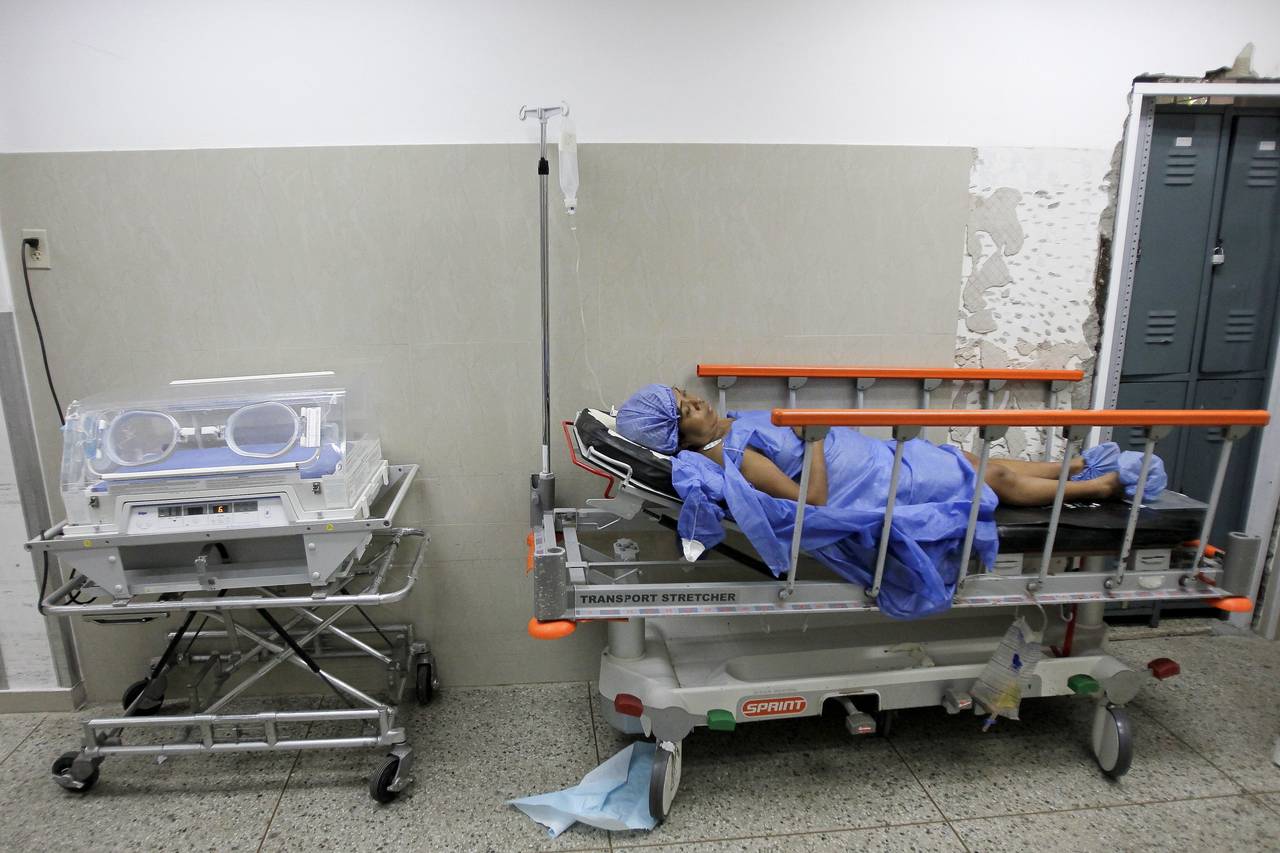
Los hospitales carecen a veces de agua potable y desinfectantes y, a menudo, de antibióticos y leche de fórmula para bebés.
Rosa Ángela Lara, de 18 años, tuvo en abril un niño saludable de tres kilos. Días más tarde, después de que manchas de un color púrpura azulado comenzaron a extenderse por su cuerpo, el bebé murió de una infección agresiva que se había propagado por todo el Hospital Universitario Antonio Patricio de Alcalá, en Cumaná.
“¿Cómo pueden decir que estaba bien y luego, de repente, ya no lo estaba?”, dijo entre lágrimas Lara, una estudiante universitaria.
Más de otros 100 bebés murieron aquí en los primeros cuatro meses del año luego de que las enfermeras no pudieron comprar jabón y el suministro de agua sufrió interrupciones que duraban horas. “Es una pesadilla”, dijo Ana Molina, pediatra que dirige la unidad neonatal. En septiembre, fallecieron 36 de los 43 recién nacidos que fueron puestos en cuidados intensivos en el hospital, según Luis Vegas, ex jefe de maternidad que todavía tiene acceso al registro epidemiológico.
Después de que el agua se cortó por unos días este año en el Hospital Luis Ortega, en Porlamar, en la zona turística de la Isla de Margarita, siete bebés murieron en menos de una semana tras un brote de bacteria que se propagó a través de la materia fecal, dijeron los médicos a la prensa.
En el lejano oriente del país, en el Hospital Raúl Leoni de Puerto Ordaz, los bebés se sofocaban en las cunas mientras la temperatura rodaba los 35 grados. El refrigerador no funcionaba, por lo que no se podía guardar leche. Los médicos dijeron que no había alcohol para frotar, antibióticos ni hisopos de algodón. Las muertes de bebés se han duplicado, pasando de 15 al mes en 2015 a 30 por mes este año, informaron los médicos.
“Si tuviéramos todos los insumos y equipos, es muy posible de que estos bebés sobrevivan”, dijo un doctor de Raúl Leoni.
La situación también presenta riesgos para las madres. Las muertes maternas relacionadas con el parto en los hospitales estatales son el quíntuple de lo que eran en 2012, según las estadísticas del gobierno. La cifra contrasta con la tendencia global de una disminución de 44% desde 1990, según Naciones Unidas.
Hace unos meses, María de los Ángeles Carreño, una vivaz estudiante de 19 años de Porlamar, que vivía con su pareja, Jelfred Gil, estaba muy contenta por dar a luz a una niña a la que planeaba llamar Mía, según su familia. La ecografía y los informes médicos a los que tuvo acceso The Wall Street Journal indicaban que el embarazo progresaba normalmente.

En abril, sin embargo, comenzó a tener dificultades para respirar y su doctor se preocupó pensando que podía desembocar en un ataque de asma. Carreño fue llevada al Hospital Luis Ortega. Su estado empeoró y fue puesta en un coma inducido, dicen miembros de la familia. Tres días más tarde, los médicos empezaron a sacarla del coma y a inducir el parto.
Mía Milagros Gil Carreño nació prematuramente el 10 de abril, pesando 1,5 kilos. Sus dos pequeños pies fueron estampados en la partida de nacimiento. Con una buena atención neonatal, probablemente habría sobrevivido, dice el primo de su madre, pero una enfermera les dio una mala noticia: no había incubadoras disponibles. Mía murió tres horas después del nacimiento.
Más tarde, la condición de la madre comenzó a empeorar. Necesitaba oxígeno, pero los tanques de oxígeno estaban vacíos, cuentan familiares que les informaron en el hospital. Después de enterrar al recién nacido, Lorenis Martínez, prima de Carreño, oró por esta ante una imagen de la Virgen del Valle, patrona de la isla, en la penumbra de la sala de espera del hospital. Carreño murió, según los registros médicos, de un fallo multiorgánico causado por un choque séptico.
“Fue como si me dieran un puñetazo en el pecho”, dijo Martínez un mes más tarde, con un nudo en la garganta. “Las perdimos a las dos”.
—Carolina Isava, Anatoly Kurmanaev, María Ramírez, Maolis Castro y Sheyla Urdaneta contribuyeron a este artículo.
Artículo: Sara Schaefer Muñoz/The Wall Street Journal
LO + VISTO